Sjá einnig greinarnar „Ofsakláði (urticaria) og ofsabjúgur (angioedema)„, „Matarofnæmi (food allergy)“ og “Snertiofnæmi (contactallergy)”.
Hvað er ofnæmi?
Undir venjulegum kringumstæðum verndar ónæmiskerfið (immune system) okkur gegn utan að komandi þáttum og verðum við ekki vör við þegar það ræðst gegn þeim nema ef vera skildi með eitlastækkunum. Í sumum tilfellum myndast minni hjá ónæmiskerfinu gagnvart slíkum þáttum þannig að þegar kerfið kemur aftur síðar í snertingu við þá á það auðveldara með að ráðast gegn þeim. Of harkaleg svörun sem við verðum vör við gagnvart slíkum þáttum köllum við ofnæmi og þættina sem valda ofnæminu ofnæmisvaka (allergen).
Hér verða teknar fyrir þrjár algengar gerðir ofnæmis:
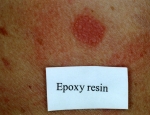
1. Snertiofnæmi (contact allergy).
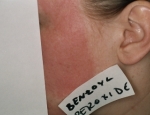
Snertiofnæmi er seintilkomið ofnæmi (delayed type hypersensitivity) og kemur oft fram 2-3 dögum eftir að komið er í snertingu við ofnæmisvakann. Ofnæmið myndast þar sem snertingin varð en stundum breiðir það úr sér og verður víðtækara.
2. Ljóssnertiofnæmi (photocontact allergy).
Þetta ofnæmi verður til er sólarljós umbreytir efni sem veldur ekki ofnæmi yfir í ofnæmisvaka sem veldur ofnæmi.
3. Bráðaofnæmi (immediate hypersensitivity).
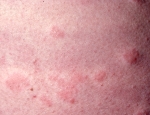
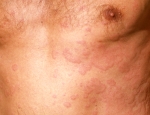
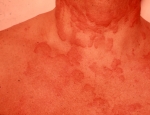
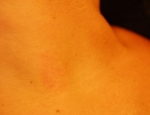
Eins og nafnið ber með sér einkennir þessa gerð ofnæmis hröð svörun ónæmiskerfisins eftir að líkaminn kemur í snertingu við ofnæmisvakann. Í sumum tilfellum kemur hún svo gott sem strax eftir snertingu. Svörunin getur leitt til falls í blóðþrýstingi og ofnæmislosts (anaphylactic shock) þegar um svokallaðar kerfisbundnar ofnæmissvaranir (systemic allergic reactions) er að ræða. Bráðaofnæmissvörun er stundum að finna í sjúkdómsástandi sem kallast “Ofsakláði” og “ofsabjúgur” (sjá þann flipa) en einnig í tárubólguofnæmi (allergic conjunctivitis) sem einkennist af roða og kláða í augum auk aukins táraflæðis, astma (asthma) og ofnæmiskvefi (allergic rhinitis).
4. Snertibráðaofnæmi (allergic contact urticaria).
Hér er á ferðinni ofnæmi sem kemur yfirleitt mjög fljótlega eftir snertingu við ofnæmisvakann. Til er einnig snertibráðaofnæmi þar sem ónæmiskerfið er ekki þátttakandi í húðsvöruninni (non-immunological contact urticaria).
Rannsóknir
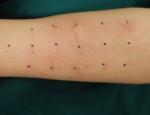
1. Snertiofnæmispróf (patch tests).
Mikilvægt er að fá vitneskju um hvaða snertiofnæmisvaki/ar kunna að valda ofnæminu. Próf fyrir snertiofnæmi fara þannig fram að prófefni í plástrum er komið fyrir á bakinu og fjarlægð 2 dögum síðar. Aflestrar af prófunum fara yfirleitt fram daginn eftir að plástrarnir eru fjarlægðir og síðan aftur 3-4 dögum síðar til að tryggja gott næmi prófa (test sensitivity). Stundum eru það mörg próf nauðsynleg að leggja þurfi þau á viðkomandi oftar en einu sinni. Á meðan á prófi stendur má ekki bleyta bakið eða svitna rækilega eins og við líkamsrækt. Í völdum tilvikum er prófefnum sprutað í mismunandi háum styrk inn í húðina (intradermal dilutional series for contact allergy testing).
2. Ljósofnæmispróf (photopatch tests)
Próf eru framkvæmd á sama hátt undir lið nr. 1 en sömu prófin eru tvítekin, öðru megin á bakinu án þess að þau séu útsett fyrir útfjólubláu ljósi til að meta snertiofnæmi en hinum megin er gefið útfjólublátt ljós á prófsvæðin til að kanna hvort um ljóssnertiofnæmi sé að ræða.
3. Bráðaofnæmispróf.
Slík próf fara þannig fram að prófefnunum er ýtt inn í húðina og svörun líkamans við þeim metin stuttu síðar. Í völdum tilvikum er mótefnamæling í blóði æskileg.
4. Snertibráðaofnæmispróf.
Þessi próf fara fram eins og lýst er að ofan fyrir snertiofnæmispróf en aflestur prófa fer fram innan klukkustundar eftir að þau eru lögð (oft 30 mín. síðar).
Hvað er til ráða?
1. Forðast ofnæmisvakann.
Þetta er oft á tíðum ekki auðvelt sérstaklega þegar ofnæmisvakinn er mjög útbreiddur í umhverfinu eins og t.d. í sápu, ilmvatni eða rakspíra. Stundum tekst þetta þó vel, t.d. ef ofnæmisvakinn er óvanalegur og takmarkaður við t.d. eina vörutegund í atvinnuumhverfi sem hægt er að skipta út fyrir aðra vöru. Í vissum tilfellum er nauðsynlegt að takmarka visst fæði eða draga úr viðveru í umhverfi þar sem ofnæmisvakans gætir.
2. Lyfjameðferð.
Val lyfja fer eftir hvaða gerð ofnæmis er á ferðinni. Hún getur verið innvortis og/eða útvortis. Sjúklingar með bráðaofnæmi fyrir ofnæmisvökum sem kunna að leiða til ofnæmislosts ættu að hafa adrenalínsprautur nærtækar og bera á sér merki þar sem ofnæmisins er getið, t.d. Medic Alert spjald (http://www.medicalert.is/).
3. Ljósameðferð.
Í mörgum snertiofnæmistilfellum nýtist slík meðferð vel en henni er yfirleitt alltaf beitt sem þáttur í meðferð með lyfjum.
4. Afnæming (desensitization).
Í vissum tilfellum þegar um bráðaofnæmisvaka er að ræða er unnt að gefa fólki ofnæmisvakann í vaxandi skömmtum í þeirri von að ofnæmiskerfið “venjist” honum og hætti að svara honum eins harkalega. Takist það verður engin ofnæmissvörun komist viðkomandi í tengsl við ofnæmisvakann.